机体免疫功能的临床检验

一、什么是免疫和免疫功能?
免疫的定义:机体识别自己与非己,并对非己进行排斥。
免疫功能包括:
-
免疫防御功能---感染(病毒、细菌和寄生虫)
-
免疫监视功能---突变(肿瘤)
-
免疫平衡功能---过敏和自身免疫病
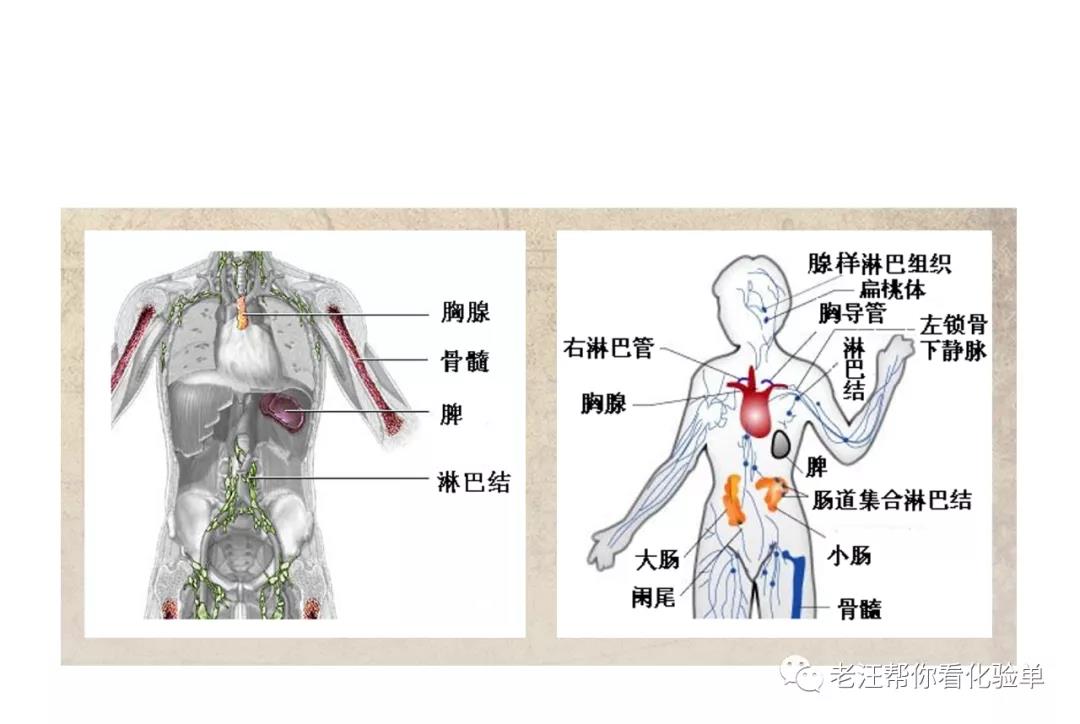
二、免疫系统的组成
1. 中枢免疫器官:胸腺,相当于禽类法氏囊的器官(骨髓,阑尾?)
2. 周围免疫器官:淋巴节
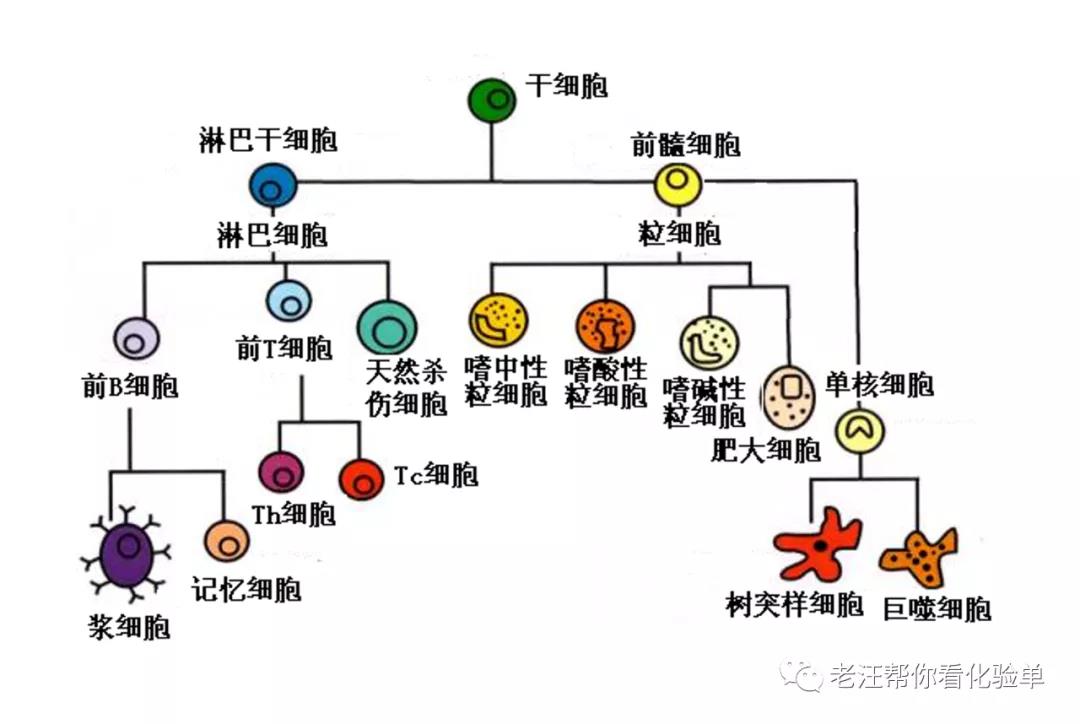
3. 免疫活性细胞:淋巴细胞系,单核巨噬细胞系,粒细胞
三、有哪些免疫活性细胞?
粒细胞:能将入侵体内的细菌、真菌和寄生虫等外来物捕获或清除,有点像人体的“”边防军”
淋巴细胞:能将感染了病毒或发生突变的细胞杀死,还会合成特异性抗体,有点像人体的”警察和监察部门”
单核巨噬细胞:截取外来异物,鉴别分析,并指示淋巴细胞处置,有点像”人体的情报机构”
四、机体免疫的主角:淋巴细胞
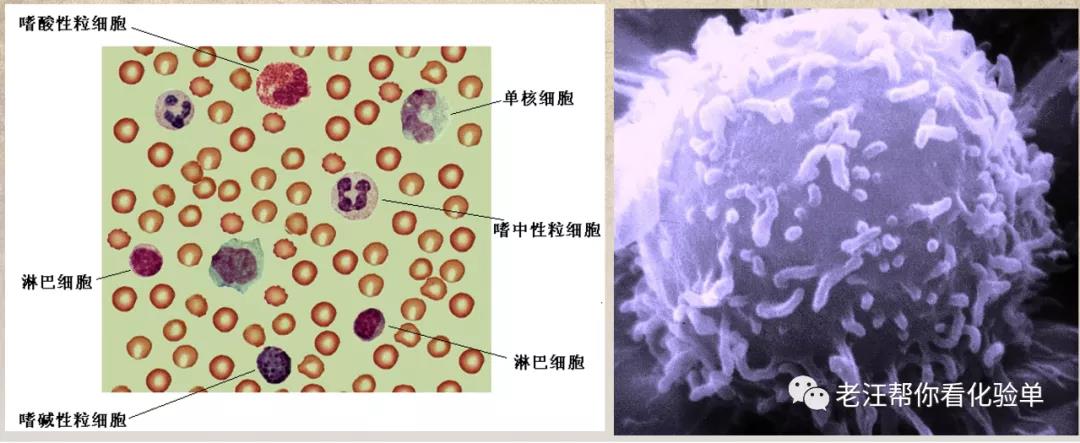
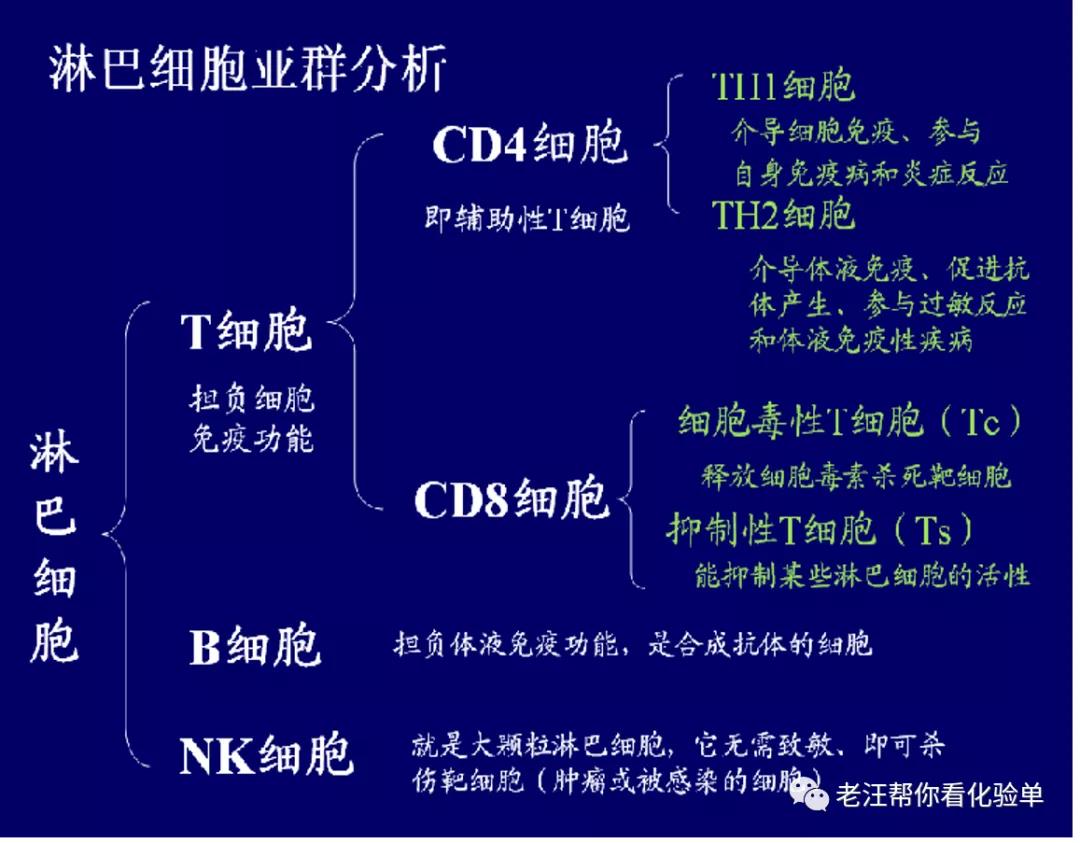
免疫反应是由各淋巴细胞的亚群完成的;淋巴细胞一般可分为以下亚群:
-
T细胞,即胸腺(thymus)依赖性淋巴细胞,因其发育成熟靠胸腺,故名
-
B细胞,即法氏囊(bursaFabricius)依赖性淋巴细胞,因禽类幼年去除法氏囊后,就没有该细胞,故名。人类相当于法氏囊的器官可能是骨髓
-
NK细胞,一群既无T细胞又无B细胞标志,不需激活就能杀死感染病毒或突变细胞的淋巴细胞,称天然杀伤细胞•每个亚群还可按其功能再细分……
-
-
五、关于T细胞,主要分为CD4细胞和CD8细胞,其实还可按功能细分:
-
细胞毒性T细胞(Tc细胞、CD8细胞)破坏病毒感染细胞和肿瘤细胞,并参与移植排斥反应;
-
辅助性T细胞(Th,CD4细胞)协助其他淋巴细胞(包括B细胞向浆细胞和记忆B细胞)的成熟,以及细胞毒性T细胞和巨噬细胞的活化,Th细胞又可分为Th1细胞和Th2细胞:
(1)Th1 细胞能合成IL-2、IFN-γ等细胞因子;主要介导细胞免疫,参与自身免疫病和炎症反应;
(2)Th2细胞能合成IL-4、IL-5、IL-6等细胞因子;介导体液免疫,促进抗体产生,参与过敏反应和体液免疫性疾病;
-
记忆T细胞,寿命长,当再次暴露于同源抗原时,可以迅速扩展为大量效应T细胞,以对抗曾遇到过的病原体。其标志可能是CD4+或CD8+,通常表达CD45RO;
-
调节性T细胞(Treg)是维持免疫耐受的关键,早期称抑制性T细胞,包括:
(1)CD4+(CD25高表达)调节性T细胞,特异性标志是表达转录因子Faxp3,主要作用是在免疫反应结束时关闭T细胞介导的免疫,并抑制逃脱了胸腺中阴性选择过程的自身反应性T细胞;
(2)CD4-CD8-调节性T细胞,抑制同系CD4+或CD8+细胞并下调免疫反应,且有抗肿瘤作用(可能通过FAS/FAS-L途径启动肿瘤细胞凋亡),仅占1~5%;
(3)CD8+调节性T细胞,有多型,分别通过影响树突样细胞或分泌细胞因子等发挥免疫抑制作用;
-
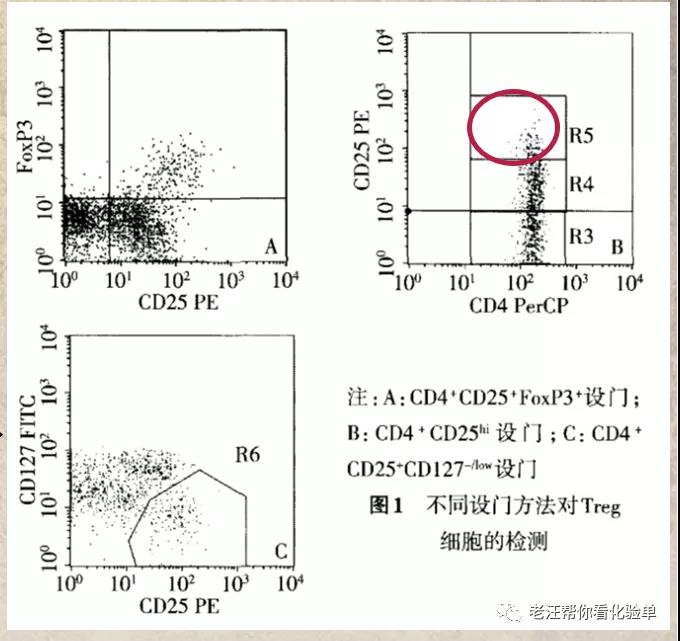
-
5.天然杀伤T细胞(NKT),识别由CD1d表达的糖脂抗原。一旦被激活,这些细胞就可以同时执行Th和Tc的功能,其标志为CD3+,CD56+( CD161+ )。
-
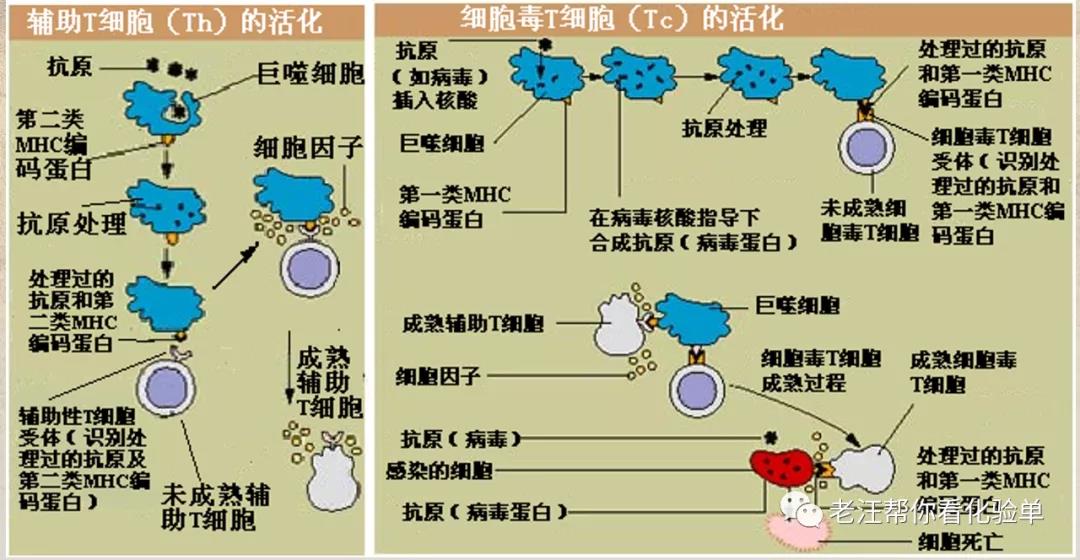
细胞免疫反应举例:
-
六、关于B细胞,主要功能是成为合成抗体的(不同发育阶段)浆细胞,但还有另外两类:
-
1.成熟B细胞:在细胞膜上表达B细胞受体(BCRs),后者使B细胞与特定抗原结合,从而启动抗体应答;
-
2.成浆细胞(plasmablast):在感染早期产生,其抗体对靶抗原的亲和力较弱。短暂的、增殖的、分泌抗体的细胞;
-
3.浆细胞:由B细胞分化而生的长寿命、不增殖的抗体分泌细胞。在感染后期产生,对靶抗原有更高的亲和力,并产生更多的抗体;
-
4.记忆B细胞(Bm):由B细胞分化而来的休眠B细胞。他们的功能是通过人体循环和发起一个更强大、更快速的抗体反应(被称为记忆的二级抗体反应);
-
5.调节性B细胞(Breg):一种免疫抑制性B细胞,能阻止炎性淋巴细胞分泌细胞因子所致病变的扩展,还能促进Treg的产生。几乎所有的B细胞类型都可以通过炎症信号和BCR识别机制分化为Breg细胞。
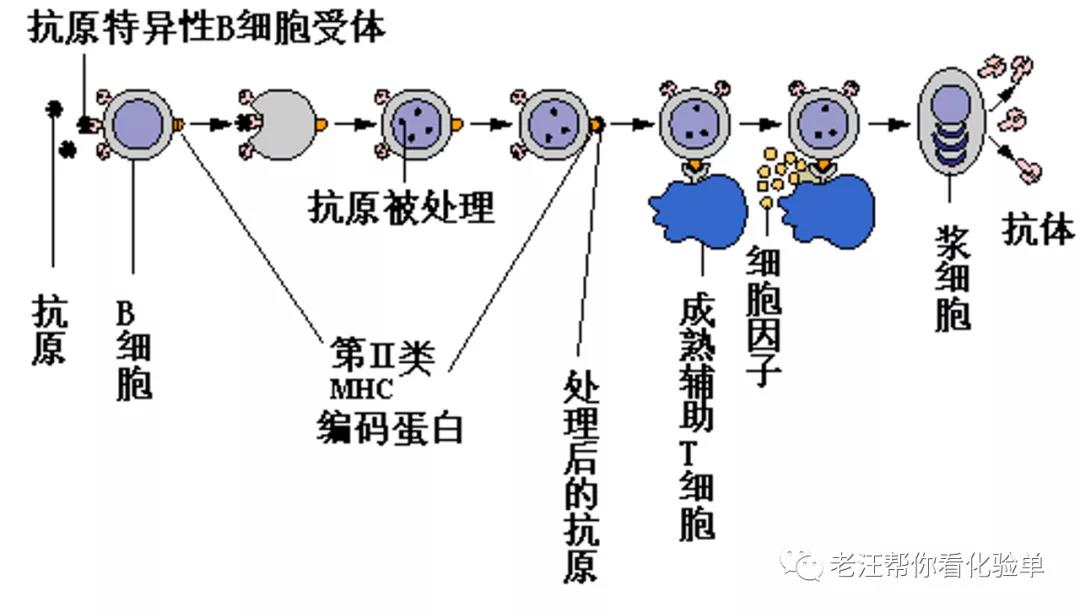
体液免疫反应举例:
-
-
七、关于NK细胞,最独特的是,能识别并清除失去自我标记的有害细胞:
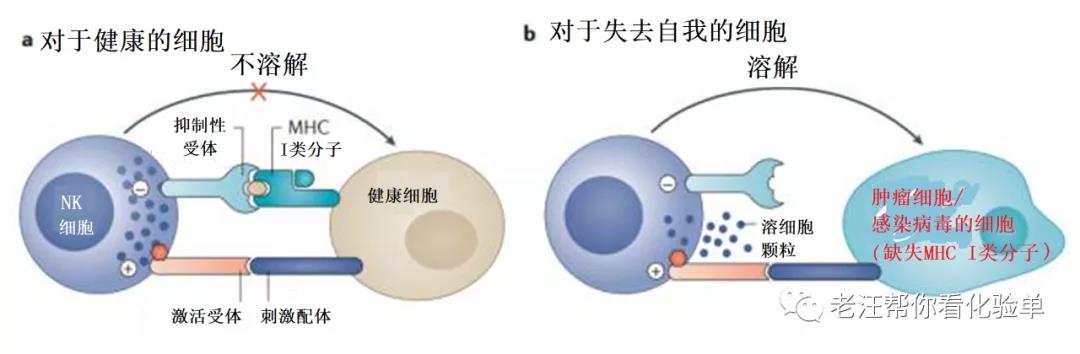
天然杀伤细胞(天然杀手细胞,natural killer cells),多为显微镜下的大颗粒淋巴细胞(LGL),对先天免疫系统至关重要。NK细胞对病毒感染细胞反应迅速,在感染后约3天起作用,也能对肿瘤形成作出反应。它们无需激活就迅速杀死缺失“自我”MHCI类分子标记的细胞(无需抗体、无需MHC和抗原受体)。这是机体清除无“自己MHC-I”标记的(有害)细胞的唯一机制。
具有激活受体(Ly49 ,NCR ,CD16 等)和抑制受体(KIRs ,CD94 ,ILT或LIR等,识别MHCI类分子)。
抗体依赖细胞介导的细胞毒性作用:结合抗原的抗体的Fc段结合NK细胞的CD16,导致NK细胞激活;
溶细胞颗粒(含穿孔素和蛋白酶等)介导的细胞凋亡。细胞因子(IL-12、IL-15、IL-18、IL-2和CCL5)诱导的NK细胞活化。
Nk细胞免疫反应举例:
-
-
八、活化淋巴细胞及其标志
大部分淋巴细胞处于“休眠”状态,正常情况下人体只有一小部分淋巴细胞处于活化状态(就像‘哨兵’),这些淋巴细胞是具有功能和活性的。在自身免疫病(如风湿病)活动期,活化淋巴细胞的比例增高,当活化淋巴细胞严重减少时,应当注意继发全身性化脓性感染的高风险。
淋巴细胞的主要活化标志有:
1. 活化早期标志—CD69:所有淋巴细胞,激活1~2小时即可检测到;
2. 活化中期标志—CD25:所有淋巴细胞;
3. 活化后期标志—CD71所有淋巴细胞;CD38或HLA-DR:限于T细胞
九、机体免疫功能检测:淋巴细胞亚群分析的历史
-
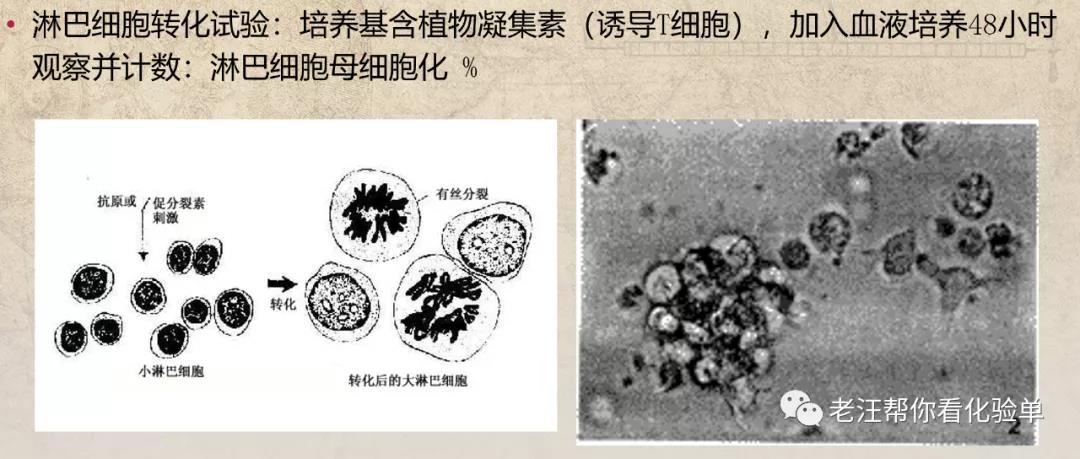
-
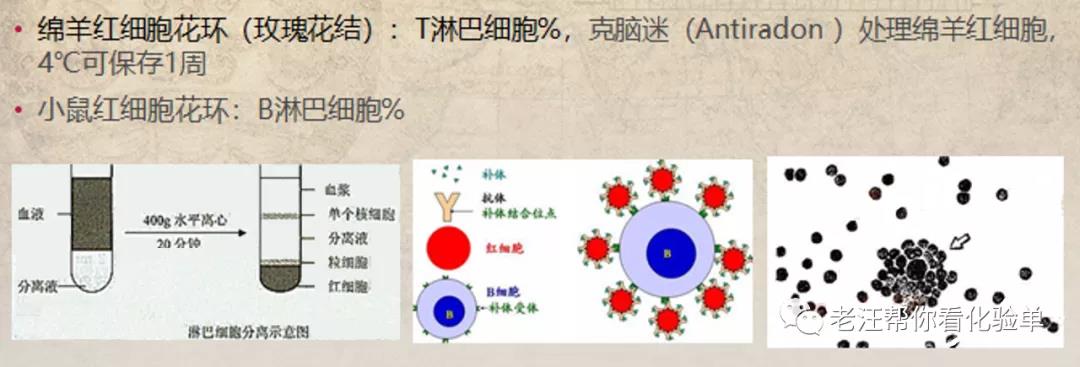
-

-

-
八、活化淋巴细胞及其标志
大部分淋巴细胞处于“休眠”状态,正常情况下人体只有一小部分淋巴细胞处于活化状态(就像‘哨兵’),这些淋巴细胞是具有功能和活性的。在自身免疫病(如风湿病)活动期,活化淋巴细胞的比例增高,当活化淋巴细胞严重减少时,应当注意继发全身性化脓性感染的高风险。
淋巴细胞的主要活化标志有:
1. 活化早期标志—CD69:所有淋巴细胞,激活1~2小时即可检测到;
2. 活化中期标志—CD25:所有淋巴细胞;
3. 活化后期标志—CD71所有淋巴细胞;CD38或HLA-DR:限于T细胞
九、机体免疫功能检测:淋巴细胞亚群分析的历史
-
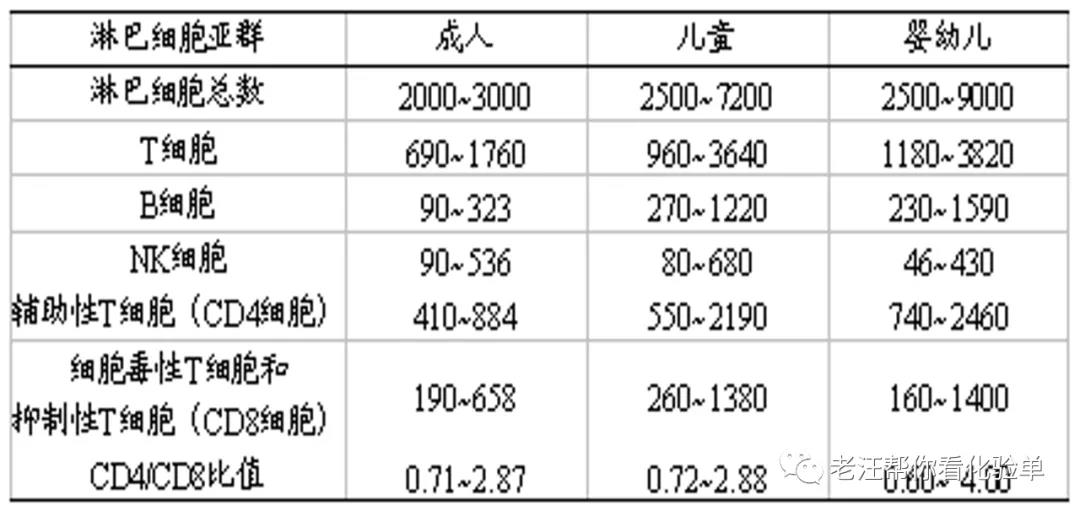
-
活化淋巴细胞亚群的参考值(%)
-
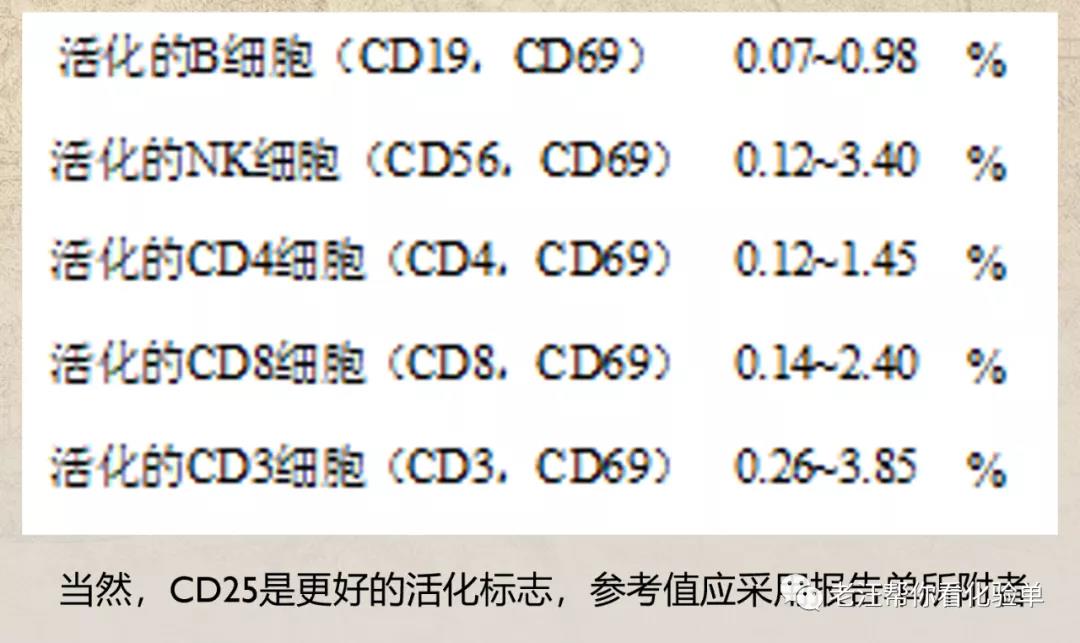
-
十一、免疫功能检测: 临床需要检测的常见疾病
-
-
(一)感染性疾病:TBNK淋巴细胞亚群的应用
-
病毒感染:其他指标-血清淀粉样蛋白A明显增高。正常反应时,往往淋巴细胞明显增多,早期NK细胞明显增多。细胞免疫和体液免疫被调动起来,相关淋巴细胞亚群会增多。若感染患者淋巴细胞耗竭,相关亚群极度减少,说明患者病情危急….
-
细菌感染:其他指标-C反应蛋白明显增高和/或降钙素原(脓毒血症)明显增高。正常反应时,中性粒细胞明显增多。随病程进展,与体液免疫相关的部分淋巴细胞亚群(Th细胞和B细胞)增多。患者垂危时,淋巴细胞亚群耗竭,尤其B淋巴细胞极度减少。
-
(二)新冠肺炎诊治中的免疫功能检测
-

-
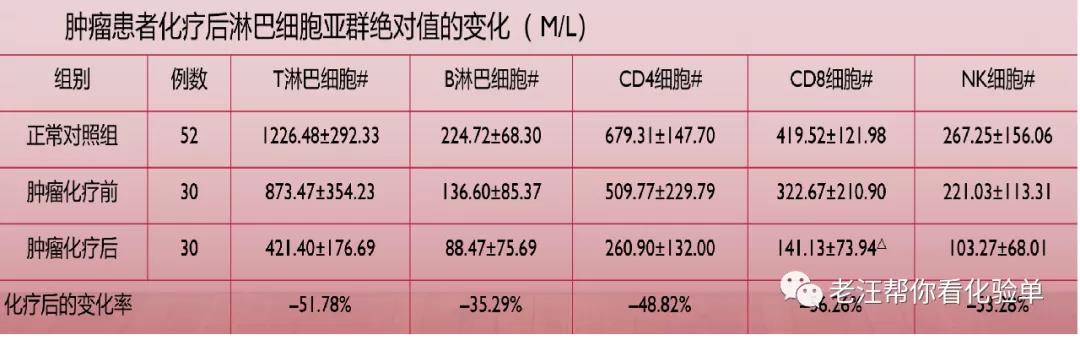
(三)肿瘤患者治疗中的免疫功能监测
肿瘤发生早期(甚至诊断前),NK细胞就明显增高,这是抗肿瘤免疫增强的表现。肿瘤患者晚期,NK细胞,CD8细胞都明显减少,其活性细胞%下降。肿瘤化疗患者,当淋巴细胞亚群和/或尤其活化细胞亚群明显减少时,继发性感染的风险增大,为避免感染死亡发生,应考虑调整用药。肿瘤患者化疗过程中,若出现B淋巴细胞亚群极度减少,可能死亡前表现。
-
-
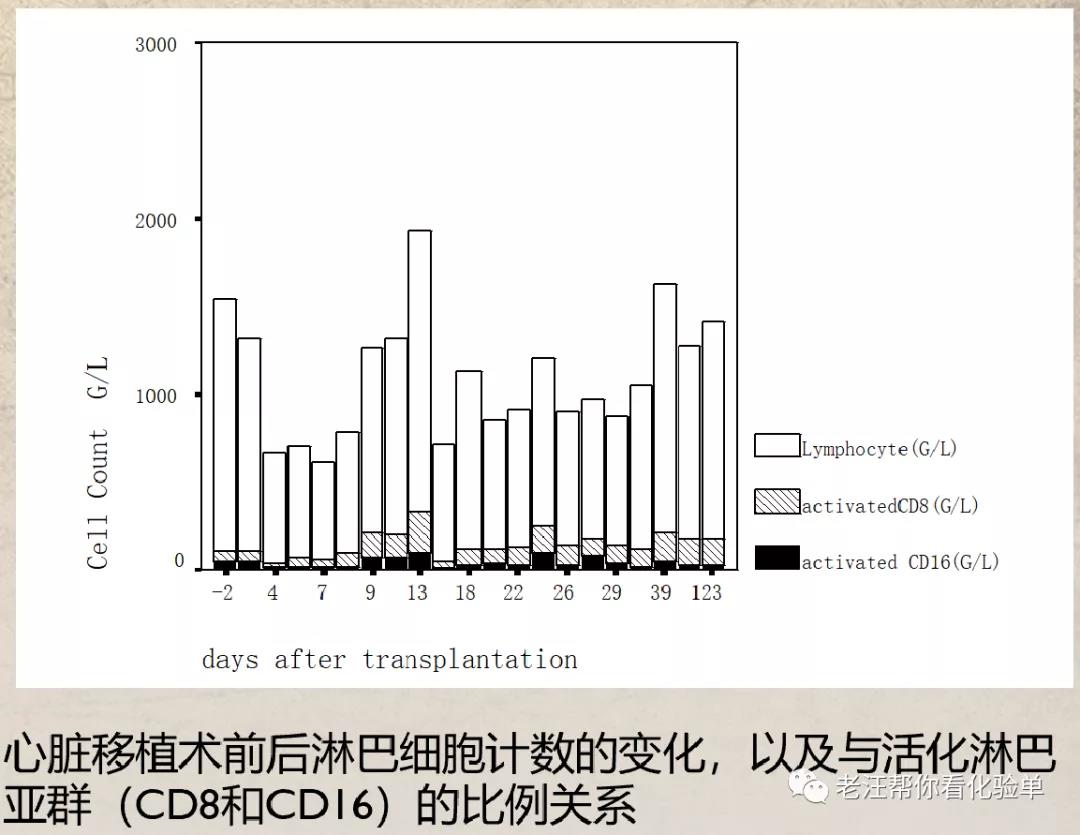
(四)免疫抑制治疗中的监测(器官移植后或自身免疫病)
为使免疫抑制治疗达到最佳效果,且避免继发感染,采用淋巴细胞亚群和活化淋巴细胞亚群检测非常重要。当患者淋巴细胞亚群(尤其CD4细胞)计数明显增多,活化细胞%明显增高时,提示免疫抑制治疗的迫切性,用药的目标就是使这些指标稳定于正常水平。一旦发现淋巴细胞亚群计数明显减少,活化细胞%明显降低时,提示该患者感染风险增大,需要逐渐调整用药剂量。下图为笔者当年为一位心脏移植患者在移植后进行抗排异治疗的监测记录。
-
-
(五)流式细胞术及淋巴细胞亚群分析的其他应用
采用流式细胞术计数淋巴细胞亚群、分析其活化状况,是了解和监控机体免疫功能的重要检验手段,除了用于严重感染、肿瘤化疗、使用免疫抑制剂的患者外,还在以下几方面被广泛应用:艾滋病人的诊断(CD4细胞计数小于200/ml)、血液病诊断分型和治疗等方面。
十二、小结
淋巴细胞亚群分析是机体免疫功能的最常用指标。淋巴细胞可分为T细胞、B细胞和NK细胞三个亚群,T细胞通常分为CD4和CD8两类细胞。测定或监测这些亚群和活化状况对于感染、肿瘤和免疫治疗极为重要。NK细胞在早期病毒感染和早期肿瘤患者中明显增高。当淋巴细胞亚群极度减少时,往往预示患者不良的临床结局。
可利用以下方法了解自己实验室的淋巴细胞亚群计数结果的质量如何:(T#+B#+NK#)是否接近来自血常规的淋巴细胞计数?
-
-
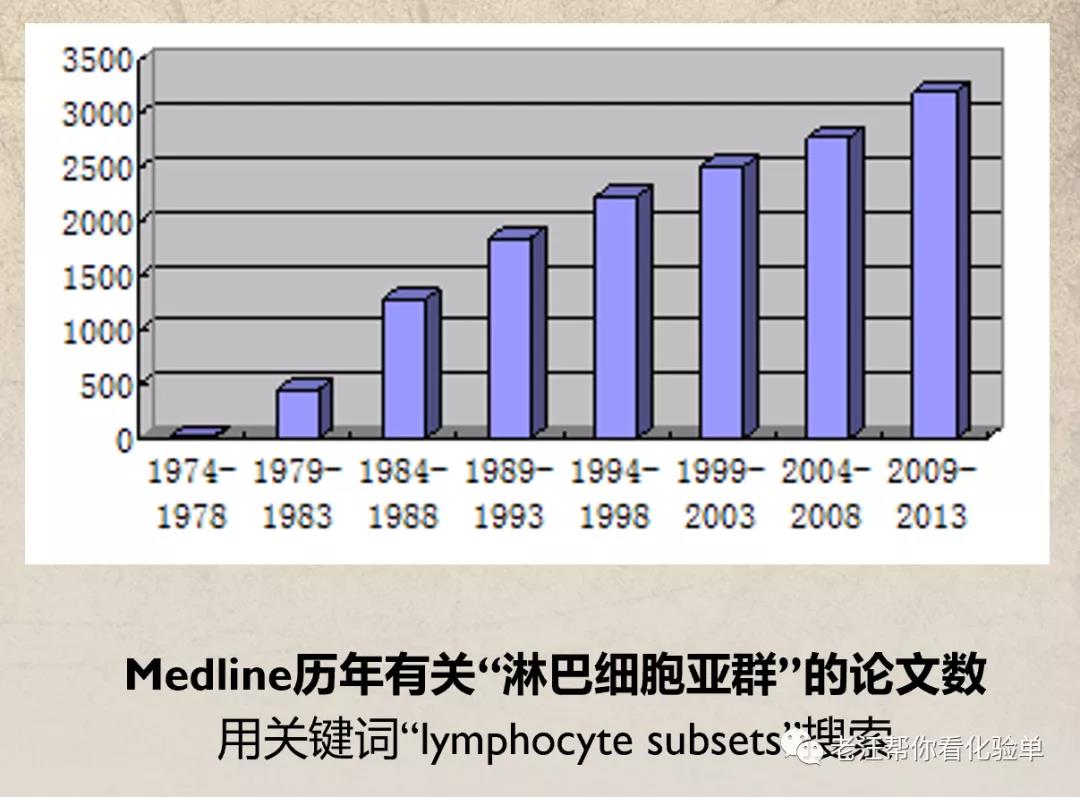
国际上,采用淋巴细胞亚群绝对值计数的论文数是逐年明显增加的。
-
(老汪帮你看化验单)
