女性50岁后易患这种病,年轻时就可预防!别错过最佳干预时机
沉默的杀手
骨质疏松症
人体的正常骨骼每时每刻都在进行骨代谢,当骨代谢动态平衡被打破,骨吸收>骨形成,骨量渐渐流失,骨质疏松便悄然发生。
骨质疏松症之所以被称为“沉默的杀手”,因为它发生时往往没有明显症状,直到出现严重骨折时才被察觉。
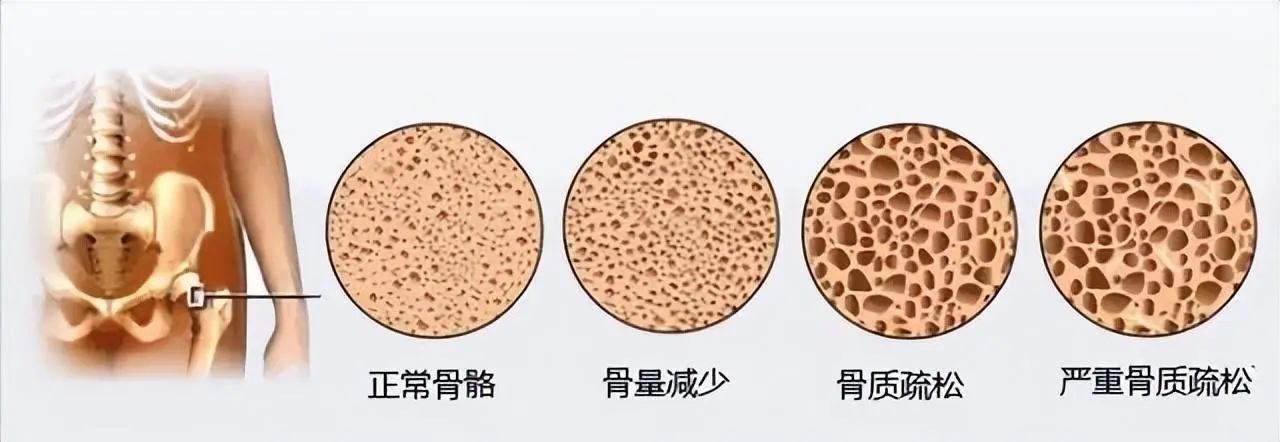
(网络图)
我国50岁以上人群中
骨质疏松症患病率高达19.2%
女性甚至超过30%
我国每年超过200万人发生脆性骨折
约20%的老年髋部骨折患者
1年内死于各种并发症
约50%患者致残
患病率高
知晓率低(仅7%)
诊断率低(36%)
治疗率低(6.5%)
许多患者直到发生骨折才意识到问题
但此时已错过最佳干预时机
今天,让我们揭开骨质疏松症的真相
守护骨骼健康
Osteoporosis
何为骨质疏松?
骨质疏松症是一种以骨量减低、骨组织微结构损坏,导致骨脆性增加、易发生骨折为特征的全身性骨病。
骨质疏松症为何偏爱中老年人?
年龄的“不可抗力”——随着年龄增长,骨细胞的修复速度逐渐赶不上破坏速度,导致骨量“入不敷出”。尤其是女性绝经后,雌激素水平骤降,骨质流失速度加快;男性虽较晚出现,但60岁后同样面临骨量下降的风险。
Osteoporosis
哪些危险因素是可控的?
01 生活方式
这些习惯正在“偷走”你的骨量
❌ 长期吸烟、过量饮酒、咖啡因依赖。
❌ 日晒不足(维生素D合成减少)。
❌ 过度节食、蛋白质摄入不足。
02 疾病与药物
糖尿病、慢性肝肾及心肺疾病、甲状腺功能亢进、类风湿关节炎、性腺功能减退症、胃肠道疾病等疾病会加速骨流失。
长期服用糖皮质激素(如强的松)、质子泵抑制剂、抗癫痫药等药物需警惕骨损伤。
Osteoporosis
关注身体发出的“警报信号”
临床表现包括疼痛、脊柱变形、骨折,骨质疏松症早期症状隐匿,如出现以下信号需高度警惕:
●疼痛:腰背酸痛或全身骨痛,夜间加重
●身高变矮:可能提示椎体压缩性骨折
●驼背畸形:脊柱变形压迫内脏,引发便秘、呼吸困难
●易骨折:轻微外力(如抱重物、跌倒)即可导致腕部、髋部或脊柱骨折
以下人群建议筛查骨质疏松
●50岁以上的女性,尤其是绝经后的女性。
●70岁以上的男性。
●有骨质疏松家族史或其他风险因素的人,如吸烟、酗酒、营养不良、缺乏运动等。
●有继发性骨质疏松的原因,如内分泌疾病、消化道疾病、肾脏疾病、药物使用等。
●有脆性骨折的病史或疑似骨折的症状。
骨质疏松如何诊断
骨密度检测(DXA)——金标准。
骨密度T值≤-2.5为骨质疏松症,T值在-2.5~-1.0之间为骨量减少。
防治攻略
三级防御战保护骨骼
一级预防:未病先防
01
■加强营养,均衡膳食:建议摄入富钙、低盐和适量蛋白质(每日蛋白质摄入量为1.0~1.2g/kg,动物性食物摄入总量应争取达到平均120~150g/天,推荐摄入牛奶300~400ml/天或蛋白质含量相当的奶制品。
■充足日照:直接暴露皮肤于阳光下接受足够紫外线照射,但需注意时间段,防止强烈阳光照射灼伤皮肤。
■规律运动:增强骨骼强度的负重运动,包括散步、慢跑、太极、瑜伽、跳舞和打乒乓球等活动;增强肌肉功能的运动,包括重量训练和其他抵抗性运动。
■戒烟、限酒、避免过量饮用咖啡及碳酸饮料。
■尽量避免或少用影响骨代谢的药物。
■采取避免跌倒的生活措施:如清除室内障碍物,使用防滑垫,安装扶手等。
02
■钙剂:推荐每日钙摄入量为800mg,50岁以上中老年、妊娠中晚期及哺乳期人群推荐每日摄入量为1000~1200mg。
■维生素D:首先建议接受充足的阳光照射。维生素D缺乏或不足者可首先尝试每日口服维生素D₃1000~2000U,开始补充维生素D后2~3个月时检测血清25-羟基维生素D水平,维持在30μg/L以上。
二级预防:早诊早治
●药物干预:有效的抗骨质疏松药物治疗可以增加骨密度、改善骨质量,显著降低骨折的发生风险。
●药物治疗适应症:经骨密度检测检查确诊为骨质疏松症患者;已经发生过椎体或髋部等部位脆性骨折者;骨量减少但具有高骨折风险的患者。
|
药物类别 |
代表药物 |
作用 |
|
抗骨吸收药物 |
双膦酸盐、地舒单抗、降钙素 |
抑制破骨细胞活性,减少骨流失 |
|
促骨形成药物 |
特立帕肽、罗莫司汀 |
激活成骨细胞,促进骨合成 |
|
活性维生素D |
骨化三醇、阿法骨化醇 |
促进钙吸收,调节骨代谢 |
|
钙剂 |
碳酸钙、柠檬酸钙 |
基础营养补充 |
三级预防:严防再骨折
对已发生骨折者,需联合使用强效药物(如地舒单抗、唑来膦酸、特立帕肽)+康复训练,降低二次骨折风险。
骨质疏松症并非“自然衰老”,而是可防可治的疾病。通过科学饮食、规律运动、规范用药和早期筛查,我们完全能守护骨骼健康,享受有质量的生活!

